Terapija dijabetes melitusa
Sinonimi u širem smislu
Šećer, dijabetes, dijabetes u odrasloj dobi, tip I, tip II, gestacijski dijabetes
Doslovni prijevod: "Med-slatki tok"
Engleski: dijabetes
Terapija dijabetesa
Usko prihvaćanje Razina šećera u krvi Primarni cilj terapije je postizanje gotovo normalnog raspona, jer se na taj način može spriječiti ili odgoditi razvoj i napredovanje komplikacija dijabetičara u kasnom stadiju.
Važno je da pacijent dobije bolest dijabetes u njegov život i svjestan je da je odgovoran za kontrolu svog metabolizma. Pacijent mora kontinuirano i neovisno provoditi terapijske mjere jer je prirodna kontrolna petlja postala neupotrebljiva.
Uključuju metaboličke samokontrole, tjelesnu aktivnost i izbjegavanje čimbenika rizika poput Dim, gojaznost ili visoki krvni tlakda bi rizik od vaskularnih promjena bio nizak.
Cjelovita terapija koja pacijenta ograničava na najmanju moguću mjeru trebala bi biti usmjerena, posebno u mladih dijabetičara tipa 1.

Opće mjere koje pripadaju terapiji šećerne bolesti su sljedeće:
- Dijeta i normalizacija težine,
- tjelesna aktivnost jer povećava osjetljivost mišićnih stanica na inzulin,
- Suzdržavanje od / smanjivanje nikotina i alkohola.
Daljnje opcije terapije za dijabetes su:
- Lijekovi: oralni lijekovi protiv dijabetesa ili inzulin
- Obuka pacijenta
- Mjere za izbjegavanje komplikacija (profilaksa) i terapija za iste.
Sve ove mjere imaju za cilj stvaranje metaboličke situacije koja je slična onoj zdrave osobe (normoglikemijski metabolizam).
Pročitajte više o temi: Napuštanje inzulina
Razina šećera u krvi na glavi trebala bi biti između 90 i 120 mg / dl, prije i 2 sata nakon jela razina šećera u krvi trebala bi biti ispod 130 mg / dl, a sat vremena nakon obroka trebala bi biti ispod 160 mg / dl.
Urin dijabetičara ne bi trebao sadržavati tijela glukoze i ketona.
Normaliziranje tjelesne težine i razine lipida u krvi presudno je za izbjegavanje komplikacija dijabetesa.
Ciljane vrijednosti kolesterola
Postavka vrijednosti lipida u krvi trebala bi odgovarati sljedećim vrijednostima
- Ukupni kolesterol <180 mg / dl (<4,7 mmol / l)
- LDL kolesterol ispod 100 mg / dl (ispod 2,6 mmol / l)
- HDL kolesterol iznad 35 mg / dL (iznad 0,91 mmol / L)
- Trigliceridi (masti) ispod 150 mg / dl (ispod 1,7 mmol / l)
Željena vrijednost za dijabetes - postavku - dugoročni parametar HbA1c ("šećerna memorija") je ispod 6,5% (za objašnjenje parametra pogledajte "Tijek i prognoza").
Unaprijediti Faktori rizikakoji pored dijabetesa potiču vaskularne promjene, treba isključiti. To konkretno znači da je Dim skup i Očitavanje krvnog tlaka pacijenta treba smanjiti na duboko normalne vrijednosti (ispod 130/80 mmHg).
Medicinske studije pokazuju da snižavanje vrijednosti prednjeg sistolnog krvnog tlaka za 10 mmHg smanjuje dijabetičke komplikacije za 12%.
Uz sve ove preventivne mjere, važno je da pacijent postane svjestan redoviti pregledi do liječnika (internist / obiteljski liječnik). Moguće je utvrditi bilo koje kasne komplikacije šećerne bolesti i liječnik ima priliku odmah započeti odgovarajuću terapiju.
Opsežni Edukacija o dijabetesu treba obaviti čim se postavi dijagnoza „dijabetes“, jer tek tada pacijent zna kako se nositi s bolešću i može aktivno provesti terapiju. U sklopu ovog treninga pacijentu se objašnjava klinička slika i prima važne informacije o liječenju. Pravilna prehrana, upotreba lijekova i određivanje razine šećera u krvi dio su treninga i što učiniti u hitnim slučajevima "hipoglikemija"Raspravljalo se i mjere koje treba izbjegavati Posljedice dijabetesa prikazano. Zdravstveno osiguranje plaća troškove za to!
Specifična terapija za dijabetes tipa 1
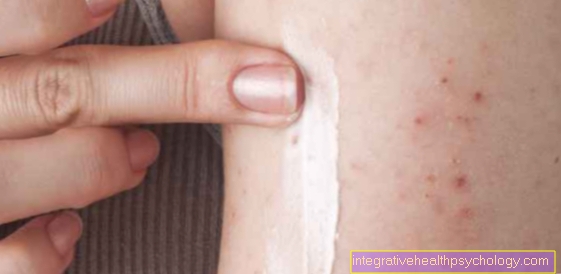
Liječenje dijabetesa tipa 1 temelji se na injekciji inzulina ispod kože (potkožno ubrizgavanje) uz pomoć takozvanih "olovaka", jer se inzulin ne može uzimati kao tableta zbog svoje nestabilnosti u kiselini u želucu.
Dijeta, tjelesna aktivnost i intenzivno obrazovanje pacijenata također su dio terapije.
Opskrba pacijenta hranom i inzulinom mora biti optimalno usklađena tako da se postigne normalno visoka razina glukoze u krvi tijekom dugog razdoblja. Ovdje se razlikuje konvencionalna i intenzivirana konvencionalna terapija inzulinom i terapija inzulinskom pumpom, što je oblik pojačane terapije inzulinom.
Pacijent mora biti na odjelu konvencionalna terapija Koristite srednji ili miješani inzulin kako biste obroke prilagodili strogo propisanom rasporedu inzulinske terapije:
Davao je inzulin dva puta dnevno, naime 2/3 do 3/4 potrebne dnevne doze prije doručka, a ostatak prije večere, s razmakom između injekcije i jedenja od 30 minuta. To znači da se inzulin ubrizgava i ne smije se jesti 30 minuta nakon toga. Ovaj postupak rezultira optimalnim djelovanjem inzulina.
Morate se pridržavati strogog rasporeda obroka, jer pacijent ubrizga određenu dozu inzulina i "presreće" ga s obrokom.
Dakle, pacijent mora jesti jer je ubrizgao inzulin. Ako jede premalo, njegova doza inzulina je previsoka i prelazi u stanje hipoglikemije; ako ga je previše, s druge strane, njegova doza inzulina je preniska i previše glukoze ostaje u krvi.
Terapija hipoglikemije sastoji se u primjeni glukoze i u hipoglikemijskom šoku 1 mg glukagona mora se ubrizgati u mišić nadlaktice (intramuskularna injekcija) ili ispod kože (potkožno). Zbog moguće pojave takve nužde rodbina ili pacijentovo okruženje trebaju biti obaviješteni o bolesti i upoznati se s hitnim liječenjem.
intenzivirana konvencionalna terapija inzulinom dijabetesa tipa 1 temelji se na osnovnom principu bolusa. Količina inzulina koja pacijentu treba tijekom dana dijeli se na osnovnu količinu (BazaBolus princip) inzulina i dodatne doze inzulina ovisne o obroku (osnovneBolusNačelo). Srednji inzulin se daje dva puta dnevno za osnovnu opskrbu inzulinom, koja pokriva 40-50% ukupne dnevne doze inzulina. Ostalih 50 - 60% podijeljeno je između bolusnih doza povezanih s obrokom, koji se sastoje od redovitog inzulina ili kratkog djelovanja inzulina inzulina. Količina pojedinačnih doza prije obroka ovisi o veličini sljedećeg obroka, vremenu dana (osjetljivost tijela na inzulin varira ovisno o doba dana), tjelesnim aktivnostima koje još treba provoditi i vrijednosti šećera u krvi izmjerenim prije obroka (preprandialna razina šećera u krvi).
Budući da se sve ove komponente moraju uzeti u obzir u ovom obliku terapije, potreban je dobar trening i visok osjećaj odgovornosti pacijenta. Za razliku od uobičajene terapije, nema potrebe održavati udaljenost jedenja sprejom, jer normalni inzulini ili analozi kratkog djelovanja odmah stupaju na snagu.
Terapija pumpi inzulinom odvija se pomoću vanjske pumpe, tj. uređaj koji isporučuje redoviti inzulin ispod kože izvan tijela. Uređaj za pumpanje je veličine cigarete i može npr. nošen pričvršćen za pojas. Bazalna stopa koju uređaj isporučuje je programibilna i automatski se isporučuje pacijentu. Bolusne doze za pojedinačni obrok pacijent sam pozove, ovisno o željenoj količini hrane i prethodno izmjerenoj vrijednosti šećera u krvi.
Indikacija za odabir ovog oblika terapije je trudnoća i nadolazeće komplikacije dijabetesa. Pročitajte i: Gestacijski dijabetes
Moguće komplikacije su:
- lokalne infekcije
- Povreda metabolizma s blokiranim protokom inzulina i
- Hipoglikemija s nedovoljnom samokontrolom šećera u krvi.
Preduvjet za dva intenzivirana oblika inzulinske terapije je da pacijent kooperativno djeluje i može donositi terapijske odluke sam. Uz to, mora biti dobro osposobljen i upućen u rad uređaja i svakodnevno obavljati najmanje 4 samokontrole šećera u krvi. Njega pacijenta treba biti u rukama liječnika s iskustvom dijabetesa (obično specijalista interne medicine). Prednosti su u tome što se može postići optimalna metabolička kontrola i što je moguće individualno vrijeme unosa hrane, što mladima posebno nudi veću slobodu.
Specifična terapija za dijabetes tipa 2
Dijabetičari tipa 2 trebali bi primati postupnu terapiju strukturiranu po fazama.
Prva faza i najvažnija terapijska mjera je Normalizacija težine spomenuti to putem dijabetičke prehrane i redovite tjelesna aktivnost (trening izdržljivosti) treba postići i održavati.
U osnovi postoje dva različita terapijska pristupa terapiji lijekovima za dijabetes melitus.
- S jedne strane, pokušavate koristiti lijekove koje morate uzimati da smanjite zaostalu funkciju lijeka gušterača Kako bi podržali što više proizvedene količine inzulina za dnevne potrebe.
- S druge strane, ako gušterača više ne može proizvesti dovoljno inzulina, možete ubrizgati inzulin izvana u različitim oblicima.
Druga faza uključuje početak a terapija lijekovimakad se bolest ne može zaustaviti gubitkom kilograma. Primljeni su pretili pacijenti metformin (Npr Glukophage® Način djelovanja: Odgođeni unos glukoze iz crijeva i smanjen apetit), bolesnici s normalnom težinom sulfonilureje (npr Euglucon N® Način djelovanja: Stimulacija otpuštanja inzulina iz gušterače) kao oralnih antidijabetičkih lijekova.
Ako postavljanje dijabetesa s pojedinačnim pripravkom nije zadovoljavajuće, dodaje se drugi lijek u trećoj fazi terapije, obično akarboza (npr. Glucobay® Način djelovanja: Razgradnja glukoze u crijevima kasni) ili glitazon (Način djelovanja: Povećanje osjetljivosti stanica na inzulin).
Ako terapija spomenutim lijekovima ne uspije, konvencionalna ili intenzivirana inzulinska terapija, tj. ubrizgavanje inzulina.
Za više informacija pogledajte
- Lijekovi dijabetes melitus
i - Dijabetes tipa 2.
komplikacije
Moguće komplikacije inzulinske terapije su Nizak šećer u krvi (hipoglikemija) u slučaju predoziranja inzulinom ili povećane fizičke aktivnosti. Mogući znakovi hipoglikemijskog stanja uključuju:
- Trkačko srce
- mučnina
- slabost
- Nemir
- glavobolja
- veliki apetit
- drhtati
- znoj.
Budući da je razina šećera u krvi ispod 40 mg / dl opskrba vitaminom Mozak više nije zajamčeno glukozom, tako niska razina šećera u krvi dovodi do hipoglikemije šok.
Ako dijabetičar primijeti znakove hipoglikemije, treba provjeriti šećer u krvi i po potrebi konzumirati glukozu ili voćne sokove.
Druga moguća komplikacija je da se masne stanice nakupljaju pod kožom na mjestima ubrizgavanja i mogu uzrokovati otvrdnjavanje (Lipodistrofija).
Inzulinska rezistencijatj može se pojaviti povećana potreba za inzulinom zbog nedovoljnog utjecaja na ciljne organe. Uglavnom se radi gojaznost opravdano.
Dijabetičke sekundarne bolesti, tj. Bolesti koje nastaju kao posljedica dijabetesa uzrokuju kronično visoke razine šećera u krvi i uzrokuju promjene u krvnim žilama. Takozvani mikroangiopatske promjene, u kojima su pogođene male žile tijela, često se javljaju na bubrezima, Mrežnica i u živčanom sustavu.
Pored toga, veća plovila ispod makroangiopatije biti pod utjecajem, npr. Koronarne arterije ili Arterije nogu, uz rizik od Srčani udar i Poremećaj cirkulacije.
Dugotrajne komplikacije
Česte popratne i sekundarne bolesti kod dijabetesa tipa 2
- 75,2% hipertenzija
- 11,9% oštećenja mrežnice (retinopatija)
- 10.6% oštećenja živaca (neuropatija)
- Srčani udar 9,1%
- 7.4% poremećaj cirkulacije (periferna arterijska okluzivna bolest (PAD))
- 4,7% apopleksije (moždani udar)
- 3,3% nefropatije (Zatajenje bubrega)
- 1,7% dijabetičko stopalo
- 0,8% Amputacija udova
- 0,3% sljepoće










.jpg)