Dijabetička nefropatija
Općenito

Dijabetička nefropatija je ona koja se tijekom godina loše prilagodila Razina šećera u krvi rezultiralo komplikacijom "Dijabetes"Bez obzira na uzrok Metabolički poremećaj može nastati.
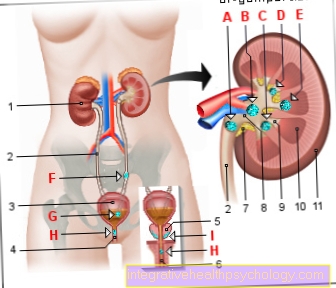
Stalno povišene razine šećera u krvi mogu dovesti do promjena u Posude bubrega, kao i strukturne promjene na filtarskim organima (Glomerula), zajedno s ožiljci (Sclerotherapy) i zadebljanje građevina.
Kao rezultat, filter također postaje propustan za veće i složenije molekule, poput proteina u krvi (na primjer albumina), tako da proteini, između ostalog, mogu izgubiti.
Pročitajte više o temi na: Albumin u mokraći
Bolest neumorno napreduje i bez liječenja može dovesti do potpunog gubitka funkcije bubrega u roku od nekoliko godina od pojave simptoma.
Zbog sve većeg broja oboljelih od dijabetesa, dijabetička nefropatija danas je najčešći uzrok nadomjesne terapije bubrega (dijaliza) u Njemačkoj s 35%.
Vrste dijabetes melitusa
Primarno postoji poremećaj metabolizma glukoze, dijabetes, koji se u osnovi može podijeliti u dvije vrste prema svom podrijetlu.
Od Dijabetes tipa I obično postaje uočljiv kod djece ili adolescenata zbog metaboličke neravnoteže koja se javlja u kratkom vremenu.
To se događa kao posljedica uništenja stanica koje proizvode inzulin gušterača do apsolutnog Manjak inzulinatako da se šećer apsorbiran kroz hranu više ne može apsorbirati iz krvi u stanice, posebno u mišiće i jetru.
Kao rezultat toga, šećer se akumulira u krvi, tako da pacijent u kratkom vremenu postigne vrlo visoku razinu šećera u krvi, što prvenstveno nastaje zbog povećana potreba za mokrenjem (Izlučivanje glukoze u urinu), povećan Osjećam žeđ i Gubitak težine pokazati.
Treba razlikovati to Dijabetes tipa II, koji se često javlja u vezi s lošom prehranom i pretilošću, a uzrokovan je relativnim nedostatkom inzulina uz istodobnu inzulinsku rezistenciju.
To je istina nastavite s inzulinom proizveden od gušterače, koji, međutim, uvijek tijekom dužeg razdoblja manji utjecaj na stanicama tijela, tako da su potrebne sve veće razine inzulina u krvi da bi mogli apsorbirati istu količinu šećera u stanice.
To dovodi i do povećana razina šećera u krvi, koji na različitim organima (Posude, bubrezi, živci itd.) može dovesti do trajnih oštećenja.
Nefropatija je bolest bubrega koja nije uzrokovana upalom ili otrovima nastala šteta bio je izazvan.
Kako se bolest razvija
Podrijetlo dijabetičke nefropatije i dalje je kontroverzno, pri čemu tzv.metabolička teorija"Klasificirano je kao najvjerojatnije.
To pretpostavlja da trajno visoke razine šećera u krvi u početku nakupljanjem molekula šećera na tjelesnim proteinima, poput onih koji se nalaze u bubrezu (Podrumska membrana bubrežnih glomerula, stijenke krvnih žila) dovodi do oštećenja tih struktura i pridruženih funkcionalnih promjena.
To stvara tzv.Dijabetička mikroangiopatija“ (=Oštećenja na najmanjim posudama).
Osim toga, dolazi do povećanog protoka krvi u bubrezima, što zajedno s tim oštećenjem dovodi do bubrežnog filtra, koji normalno strogo kontrolira komponente krvi koje se filtriraju u mokraći, gube selektivnost, tako da povećavaju i veće komponente kako se proteini izlučuju mokraćom.
To dovodi do nedostatka ovih komponenti krvi, što može dovesti do različitih simptoma.
Simptomi i tijek

Prisutnost dijabetičke nefropatije obično prolazi godinama nezapaženo, jer pojačani dotok krvi u bubrege koji se u početku javlja ne uzrokuje nikakve simptome.
Tijekom godina, opisane strukturne promjene događaju se u žilama bubrega i samom tkivu, koje nakon dužeg vremena dovode do pojačanog izlučivanja glavnog proteina u krvi (albumin) vodi kao prvi simptom; postoji mikroalbuminurija s gubitkom do 300 mg albumina dnevno.
U ovoj fazi bolest još nije povezana sa simptomima za pacijenta, krvni tlak može početi trajno rasti.
Ako se terapija započne odmah u ovoj fazi, napredovanje bolesti može se odgoditi ili spriječiti.
Ako se to ne dogodi, dolazi do stalnog porasta izlučivanja albumina, što je uzrokovano prelaskom na makroalbuminuriju (Izlučivanje više od 300 mg dnevno) je označeno.
Kako napreduje napredak, bubreg postaje sve nedostatniji i sve više i više komponenti krvi (i veći proteini) nenamjerno se izgube u tijelu putem urina, što također dovodi do nakupljanja toksina (posebno kreatinin i urea) u krvi koja bi se morala eliminirati putem bubrega.
Osim toga, u naprednim stadijima dolazi do stalnog porasta krvnog tlaka koji, osim na bubrege, negativno utječe i na druge organe, poput srca.
Bolest je podijeljena u pet stadija od 1983., s povećanim, primarnim izlučivanjem urina karakterističnim za prvi stadij.
U fazi II čini se da je funkcija bubrega normalna; Još nije zabilježen gubitak proteina, već mikroskopski pregled uzorka bubrega (biopsija) već se vide tipične promjene.
Od III stupnja nadalje dolazi do mikroalbuminurije koja prelaskom na makroalbuminuriju prelazi prag u četvrtoj fazi.
U stadiju V bubrezi su oštećeni do te mjere da je kronična nadomjesna terapija bubrega, na primjer pomoću dijalize, neizbježna.
„vidljiv"Simptomi se obično pojave čim se preko bubrega izluči više od 3,5 grama proteina u roku od 24 sata, tako da dolazi do značajnog nedostatka proteina u krvi, što dovodi do vode iz žila koje prolaze u okolno tkivo (Tvorba edema). Uz to "Voda u nogama"Često zbog povezanog debljanja i pjenastog urina.
Kao komplikacija povećava se rizik od stvaranja krvnih ugrušaka (Tromboza) na; Nadalje, abnormalno izlučivanje šećera u urinu povećava brzinu infekcije mokraćnog sustava.
Rana dijagnoza
Budući da je klinička slika dijabetičke nefropatije u velikom dijelušećer"Javlja se kod bolesnih ljudi, pacijenta treba pregledavati godišnje na prisustvo nefropatije.
Screening test između ostalog uključuje utvrđivanje količine albumina u jutarnjoj urini; ako je to ispod 20 mg / l, ne može se pretpostaviti oštećenje bubrega u obliku dijabetičke nefropatije. Ako se, međutim, pojačano izlučivanje albumina, nađe u dva od tri uzorka urina, terapija tzv. ACE inhibitorima / blokatori receptora AT1 (Pogledaj ispod) pokrenut.
terapija
Glavni ciljevi terapije uključuju, s jedne strane, smanjenje rizika od kardiovaskularnih komplikacija, poput srčanog udara ili moždanog udara, a s druge strane, inhibiranje napredovanja bolesti u obliku sve većeg funkcionalnog oštećenja bubrega.
Terapija se sastoji od dva ljekovita stupa:
Provjerite razinu šećera u krvi, ako je potrebno, prilagodbom terapije
Snižavanje krvnog tlaka
Antihipertenzivna terapija mora se započeti odmah nakon dijagnoze dijabetičke nefropatije, bez obzira na stadij; U ovom slučaju, cilj dijabetesa tipa II je trajno sniziti krvni tlak ispod 130-139 / 80-85 mmHg. Nadalje, teže se maksimalnom izlučivanju proteina od 0,5 do 1 grama tijekom terapije.
Terapeutici prvog izbora su oni koji su već spomenuti Inhibitori angiotenzina (ACE inhibitori, blokatori receptora AT1) koji interveniraju inhibitorno u regulaciji krvnog tlaka bubrega i također pokazuju zaštitni učinak na bubreg protiv daljnjeg oštećenja (Inhibicija procesa remodeliranja i ožiljaka) izlagati.
Jer se ogledalo povećalo Razina lipida u krvi (LDL kolesterol) Još jedan faktor rizika za Kardiovaskularne komplikacije također se liječe u fazama od jedne do četiri, čija je ciljna vrijednost <100 mg / dl.
Započinjanje ove terapije više nije učinkovito u fazi V, koja je povezana s nadomjesnom renalnom terapijom, pa je normalno izostavljen.
Pored terapije lijekovima, pacijentima s dijabetičkom nefropatijom također se savjetuje da to učine Povećajte hidrataciju, pri čemu biste trebali osigurati da unosite maksimalno 60 do 80 grama proteina dnevno.
Pored toga, a Normalizacija težine (BMI 18,5 do 24,9 kg / m2) preporučuje se.
Rizici i profilaksa
Kao preventivna mjera pacijent može spriječiti razvoj dijabetičke nefropatije stroga kontrola šećera u krvi i -terapija spriječiti ili barem odgoditi.
Dugotrajna hiperglikemija (jako povećana razina šećera u krvi) treba izbjegavati u najvećoj mogućoj mjeri, jer to povećava rizik od razvoja dijabetičke nefropatije, između ostalog i zbog nakupljanja molekula šećera na strukturnim proteinima bubrega.
Kako biste mogli izmjeriti i kontrolirati uspješnu prilagodbu šećera u krvi kroz duže vremensko razdoblje, postoji mogućnost da HbA1c vrijednost bolesnikove krvi.
Pod Hb (hemoglobin) Razumije se komponenta crvenih krvnih stanica koja prenosi kisik, na koju se molekule šećera u krvi radije vežu.
Sada HbA1c pokazuje postotak ovog u ukupnom hemoglobinu, što u zdravog pacijenta maksimalno 6,0 g / dl laži.
Ako se povećava porast šećera u krvi, ta se vrijednost povećava; Budući da crvene krvne stanice imaju prosječni životni vijek od 120 dana, HbA1c pruža informacije o prosječnoj razini šećera u krvi u posljednja tri mjeseca.
Ako je bila česta hiperglikemija, to se očituje u primjetno povećanim vrijednostima.
Pored loše kontrolirane razine šećera u krvi, povećava se i rizik od razvoja dijabetičke nefropatije Razina lipida u krvi i prisutnost a Ovisnost o nikotinu.
Nadalje postoji a genetski Utjecaj (predispozicija), što se pokazalo u studijama pogođenih obitelji.

















.jpg)


